Estudio de caso: Exploración de la fusión espinal, explicación del hardware espinal, instrumentación espinal segmentaria, uso de neuronavegación guiada por imágenes estereotácticas, fluoroscopia con interpretación de datos y uso de aloinjerto morselizado
Este paciente se presentó en la sala de emergencias del Hospital Mather con dolor, entumecimiento y debilidad en las extremidades inferiores del lado derecho. Estaban en estado después de una reciente cirugía de fusión lumbar en un hospital externo por diferentes cirujanos. Desde su cirugía anterior, habían notado un nuevo dolor en la extremidad inferior derecha y entumecimiento y debilidad progresivos.
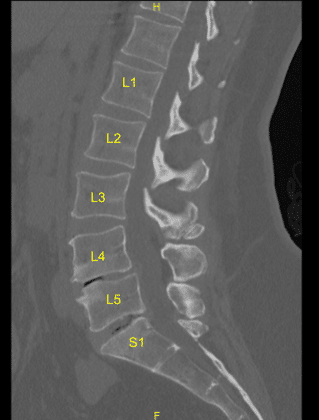
Las imágenes mostraron un mal funcionamiento y una colocación subóptima del tornillo pedicular sacro derecho. Se recomendó cirugía para descomprimir la raíz nerviosa lumbar que está siendo afectada por el tornillo pedicular y estabilizar la columna lumbar.
Se le explicaron los riesgos, beneficios, alternativas y posibles complicaciones de la cirugía, y todas sus preguntas fueron respondidas hasta que no se plantearon más problemas y proporcionaron un consentimiento informado por escrito que se colocó en la tabla.
El paciente fue llevado a la sala de operaciones. Su identidad fue verificada. Se realizó tiempo de espera quirúrgico. Se indujo anestesia general. Fueron intubados por el Servicio de Anestesia. Se colocaron derivaciones de monitorización respiratoria y cardíaca. Recibieron antibióticos intravenosos profilácticos preoperatorios.
Se colocaron boca abajo en un marco Jackson Relton-Hall con puntos de presión cuidadosamente acolchados. El área lumbar se limpió con clorhexidina y se preparó con solución DuraPrep y se colocaron cortinas estériles de la manera habitual. Su incisión lumbar derecha fue demarcada. Se observó una pequeña dehiscencia en el aspecto caudal de la incisión del lado izquierdo. Las cortinas estériles se colocaron de la manera habitual.
La incisión del lado derecho se abrió con un bisturí de hoja #10. La hemostasia se obtuvo con bipolar. Noté una cantidad moderada de líquido teñido de amarillo. Se utilizaron hisopos de cultivo en las áreas superficiales y profundas y se enviaron a microbiología para cultivos aeróbicos y anaeróbicos.
La herida fue irrigada limpia. Se utilizaron elevadores Bovie monopolar y Cobb para seguir el enfoque Wiltse, dividieron la fascia y expusieron el hardware espinal en el lado derecho. Se colocaron retractores autoretenedores Gelpi. Las tapas de bloqueo de tornillo pedicular sacro L4, L5 y sacro se retiraron con el controlador apropiado y el dispositivo anti torque.
La varilla de titanio se retiró con curetas y pinza de varilla. Se observó que el tornillo pedicular S1 derecho estaba suelto y se retiraba fácilmente con un destornillador. El agujero se palpó con una sonda palpadora de punta de bola y se observó que tenía una brecha ventral.
No se observó que el líquido cefalorraquídeo saliera de esta área. Se colocó la matriz hemostática de Surgiflo. A continuación, el punto de partida del tornillo pedicular S1 derecho se expuso con el monopolar de Bovie en el aspecto inferolateral de la articulación facetaria L5-S1 y justo inferolateral al ala sacra.
A continuación, se colocó una matriz de neuronavegación guiada por imágenes estereotácticas sin marco en la cresta ilíaca superior posterior izquierda, después de infiltrarse con anestesia local creando una incisión de puñalada # 15. Los pines de Schanz se apisonaron suavemente en la cresta con un mazo y se fijó una matriz de neuronavegación. El paciente estaba cubierto estérilmente.
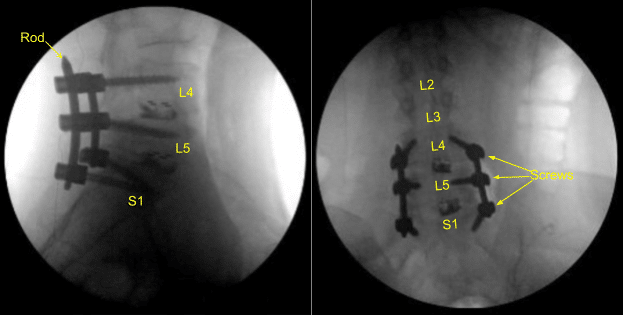
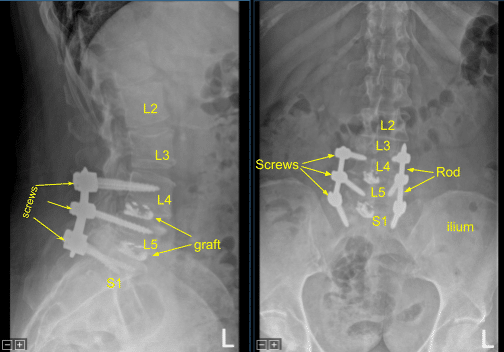
Se obtuvo una tomografía computarizada intraoperatoria, se transfirieron los datos al ordenador de neuronavegación y se verificó su exactitud. Se utilizaron técnicas de neuronavegación para canular el primer segmento sacro del lado derecho, que luego se palpó en busca de brechas y se midió a una profundidad de 35 mm. Se utilizó un grifo navegado de 6,0 mm para enhebrar la canulación . Se volvió a palpar por brechas y se colocó un tornillo pedicular de titanio de 7,5 x 35 mm con buena compra ósea y estanqueidad.
A continuación, se volvió a cubrir al paciente y se obtuvo una segunda tomografía computarizada intraoperatoria que mostraba el posicionamiento correcto de este tornillo pedicular. Las señales de neuromonitorización fueron estables en todo momento. A continuación, el proceso transversal L5-S1 y el ala se decorticaron con un taladro de alta velocidad para la artrodesis después de explorar la fusión y no identificar la artrodesis ósea y el injerto óseo.
Una vez más, se colocó una varilla de titanio precortada y precontorneada a través de los tulipanes de tornillo pedicular de L4 a S1 y se aseguró con las tapas de bloqueo que se apretaron con un dispositivo de torsión y anti torsión. El aloinjerto óseo morselizado se colocó a través de L5-S1 en el lado derecho para la artrodesis.
La herida se irrigó copiosamente con solución salina estéril durante todo el procedimiento. La hemostasia se confirmó con Aquamantys y bipolar. Un Hemovac de tamaño mediano fue tunelizado de manera subfascial y asegurado a la piel con una sutura de nylon 3-0.
A continuación, el cierre fascial se realizó de manera estanca con 0 suturas Vicryl. Se infundió anestesia local de acción prolongada Exparel en los tejidos blandos. Se aplicó vancomicina en polvo. La capa subdérmica se cerró con suturas Vicryl 2-0 y la piel se reaproximó con grapas quirúrgicas.
Los pasadores de Schanz fueron retirados de la cresta ilíaca. Se aplicó la matriz hemostática de Surgiflo, y las incisiones de la puñalada se cerraron con una sola grapa quirúrgica cada una.
La pequeña dehiscencia en la incisión del lado izquierdo se desbridó y la piel se volvió a cerrar. Todas las incisiones se limpiaron y secaron estérilmente, y los apósitos se aplicaron de manera estéril. Se aplicó un recipiente Hemovac con succión. La unidad de brazo en C se cubrió estérilmente y se utilizó para AP y confirmación fluoroscópica lateral del hardware correcto y el posicionamiento de la instrumentación, específicamente la colocación de la varilla.
El paciente fue puesto en decúbito supino en el carro, extubado sin incidentes y transportado a la sala de recuperación en condición estable. Al final del caso, todos los recuentos de esponjas, agujas e instrumentos fueron correctos. El paciente toleró bien el procedimiento.
El paciente hizo un seguimiento dos semanas después de la cirugía y luego continuó el seguimiento en 4, 6, 8, 12, 24 semanas. En su última visita al consultorio, el paciente declaró que estaba en casa y que podía realizar sus actividades habituales. También declararon que la fisioterapia iba bien.
I am fellowship trained in joint replacement surgery, metabolic bone disorders, sports medicine and trauma. I specialize in total hip and knee replacements, and I have personally written most of the content on this page.
You can see my full CV at my profile page.